
Che stress, ho paura di ingrassare!
Durante le festività può essere difficile rinunciare ai piaceri della tavola, abbandonarci completamente al cibo, soprattutto dopo un anno così complesso. Per non parlare poi dell’incubo di sentirci in colpa per avere alzato troppo il gomito.
È possibile evitare di prendere chili e di mandare in fumo la dieta fatta fino al giorno prima, senza rinunciare ai pranzi e alle cene con familiari e amici?
Fortunatamente esistono dei piccoli accorgimenti per tutti coloro che non vogliono far svanire i propri sacrifici (che con fatica hanno raggiunto) per essere in forma per le feste natalizie.
L’obiettivo è evitare di prendere troppi chili durante le festività, o meglio ancora, evitare di stare male dopo pranzi o cene troppo abbondanti. Ma come possiamo ottenere ottimi risultati, senza però rinunciare al piacere di queste feste?
Non è semplice perché Dicembre è il mese in cui le le occasioni per festeggiare si moltiplicano: aperitivi, cene, pranzi, possono essere un momento di gioia ma anche una “buona scusa” per lasciarsi andare.
Chi infatti sa mantenere un buon regime alimentare, è consapevole che se anche qualche volta fa uno strappo alla regola, quello che conta è il bilancio complessivo sui periodi lunghi, dalla settimana al mese. Non è che mangiando due belle porzioni di lasagne al forno si ingrassa automaticamente di mezzo chilo. Perché il corpo umano non è un semplice registratore di cassa e, nei limiti, sa difendersi dagli eccessi!
Molte persone invece sono convinte di poter mangiare tutto ciò vogliono per poi ricorrere ai ripari a gennaio, ma è un atteggiamento scorretto! Infatti, non a caso, “non si ingrassa tra Natale e Capodanno, ma tra Capodanno e il nuovo anno”.
Insomma dobbiamo correre ai ripari e nascondere la bilancia? Niente panico e niente stress, con un pò di disciplina e qualche consiglio utile, il Natale e il Capodanno non ci faranno più paura!
Abbiamo fatto alcune domande alla nostra Nutrizionista Ilaria Carandente:
Come comportarsi durante le feste?
Quando i miei pazienti mi chiedono come comportarsi durante le feste di Natale, la mia risposta è sempre la stessa: Godetevi i giorni di festa!
Questo perché il concetto fondamentale dietro una dieta sana ed equilibrata, è quello che sono le abitudini quotidiane ad avere un peso su quello che siamo, piuttosto che le festività che, come tali, vanno giustamente vissute con serenità e spensieratezza.
Si può fare una dieta durante le feste?
Lo scopo di una dieta non è quello di fare una corsa contro il tempo per perdere quanto più peso possibile nel minor tempo possibile, quanto piuttosto quello di imparare a mangiare correttamente in maniera tale da poterci permettere qualche flessibilità in più.
Cosa raccomanda allora?
La mia solita raccomandazione ai pazienti è quella di cercare di limitare gli eccessi ai soli giorni effettivamente festivi o nei quali ci sono pranzi/cene in famiglia o con amici e durante i quali è sicuramente più complicato dire di no. Il tutto si riduce quindi a 4/5 giorni di vera e propria festività che se rapportati all’arco di un intero anno, sono di importanza irrisoria rispetto al resto.
Qualche trucchetto da seguire?
Durante questi giorni, consiglio sempre di mangiare tutto quello che ci piace e di cui abbiamo voglia, avendo premura di prepararsi porzioni piccole per ogni piatto in modo da poter assaggiare tutto senza esagerare.
Un ottimo escamotage che si può mettere in atto per limitare al minimo i danni, è quello di fare delle scelte nell’ambito del pasto e decidere a quale categoria di alimenti o bevande si vuole dare più importanza, e a quali invece si riesce a rinunciare più facilmente (esempio: mangio la pasta ed evito il pane oppure mangio il dolce ed evito l’alcol etc)
Qualche cibo da evitare?
Ovviamente se tra le varie proposte culinarie riusciamo ad evitare o limitare al massimo la frittura, la frutta secca, piuttosto che piatti eccessivamente conditi o dolci, è già un passo avanti. Ma se rinunciare a queste cose nei giorni di Natale deve poi compromettere l’intero proseguimento della dieta o deve creare malumore, allora meglio mangiarla e assicurarsi che terminati i giorni di festa si ritorni ad una corretta routine alimentare.
Otite? Come proteggersi dal freddo

Ormai ci siamo, l’inverno è arrivato e con esso tutte le complicazioni che possono giungere quando le temperature purtroppo scendono. Quando il clima diventa freddo, molte persone avvertono dolore o disagio alle orecchie (le otiti acute), al naso e alla gola. Tuttavia, spesso si confondono i sintomi causati dal freddo con invece una malattia o un’infezione (o viceversa).
Il mal d’orecchio (in tutte le sue forme) è uno dei disturbi più comuni e colpisce le persone di tutte le età. Può manifestarsi in modi diversi, da un lieve dolore o anche fitte intense, localizzato in un orecchio solo o in entrambi e nella maggior parte dei casi, se si è fortunati sparisce da solo in una o due settimane.
I principali responsabili di questa infiammazione sono i batteri, e talvolta anche i virus, presenti nel muco che passano attraverso la tromba di Eustachio, che collega naso e orecchio. Questi germi provocano la formazione di pus che ristagna nella cavità, andando a premere contro il timpano.
A pagarne le conseguenze di questo disagio, sono di sicuro i più piccoli. Infatti bambini sono più soggetti a soffrire di otiti perché la loro tuba di Eustachio ha dimensioni inferiori rispetto a quella degli adulti e si trova in posizione orizzontale, favorendo il passaggio dei batteri dal naso all’orecchio e il ristagno dei liquidi.
Per il benessere delle orecchie bisogna stare attenti anche ai gesti quotidiani, come ad esempio, attenzione al phon: se lo si avvicina troppo al padiglione auricolare, con temperature elevate, potreste creare delle condizioni favorevoli alla comparsa di otiti e altri fastidi, a causa dello sbalzo di temperatura tra esterno e interno dell’orecchio.
Gli sbalzi di temperatura infatti possono mettere in pericolo il benessere delle orecchie, non solo nei bambini, ma anche negli adulti e negli anziani.
Se nei più piccoli è soprattutto il dolore a richiamare l’attenzione, in età adulta si può verificare una leggera debolezza dell’udito oppure possono comparire fastidi passeggeri, come i ronzii.
Abbiamo raccolto alcuni semplici gesti per difendersi dal freddo:
- Asciugare sempre con cura le orecchie dopo aver fatto la doccia o il bagno
- Utilizzare in modo corretto e non troppo spesso, in particolare nei bambini, i bastoncini di cotone per pulire l’orecchio
- Non esagerare con l’uso del telefono cellulare, se possibile usate sempre le cuffie per telefonare, e se ascoltate la musica attenzione a non esagerare con il volume
- Durante l’asciugatura dei capelli, tenere il getto del phon lontano dalle orecchie perché l’aria troppo calda può influire sul benessere dell’orecchio interno
Se nonostante questi piccoli e semplici gesti, il tuo mal d’orecchio si prolunga per più di due settimane, rivolgiti al tuo medico per organizzare una visita specialistica.
Abbiamo fatto alla nostra Dottoressa Chiara Cerovac, esperta otorinolaringoiatra alcune domande:
È il freddo a provocare le infezioni alle orecchie?
Il freddo, a differenza di quanto si pensa, non é la causa unica e principale dell’otite.
Lo può essere, per via indiretta, dell’otite media, che è
un’infezione più comune nei mesi invernali a causa della proliferazione di batteri e virus legati ai raffreddori o alla influenza. Anche il trascorrere molto tempo in ambienti chiusi predispone questo all’attacco di virus e batteri.
Una otite si può avere anche nei periodi caldi, ma di solito di tratta di infiammazioni che coinvolgono il condotto uditivo esterno, non la membrana timpanica.
Come si riconoscono le otiti acute?
L’ infezione acuta dell’orecchio comporta un dolore violento. Può essere accompagnata da febbre, diminuzione della capacità uditiva, acufeni, scolo di secrezioni purulente dal condotto uditivo.
È vero che grazie alla mascherina i casi di otite acuta si sono ridotti notevolmente?
L’uso delle mascherine ed il distanziamento sociale introdotto a causa della recente pandemia di Sars-Cov2 ha visto diminuire in maniera netta la frequenza di malattie infettive, soprattutto respiratorie.
Infatti soprattutto nei bambini, la percentuale di infezioni naso/orecchio si é ridotta in maniera significativa.
Che terapie consiglia in caso di dolore acuto?
In caso di dolore acuto è consigliabile una visita dal medico curante o dallo specialista, ma nel frattempo per combattere il dolore è possibile assumere paracetamolo o ibuprofene.
Sarà il medico, dopo aver effettuato la visita, a prescrivere una terapia adeguata che nella maggior parte dei casi è basata sull’utilizzo degli antibiotici.
“MIO FIGLIO HA SEMPRE LA TOSSE!”

La tosse nel bambino è un disturbo piuttosto comune, che può costituire il sintomo di diversi tipi di patologie.
La tosse è un meccanismo di difesa del nostro organismo e serve ad espellere materiali irritanti come microbi, polveri, fumo, muco e proprio per questo motivo spesso i sedativi per la tosse non andrebbero utilizzati, perché tossire serve e la sua funzione di difesa dovrebbe rimanere efficace ed efficiente.
Ce ne parla la nostra pediatra Dott.ssa Katy vecchiato.
Cosa Provoca la Tosse nel Bambino?
Nei bambini quando insorge acutamente, specie se associata a sintomi da raffreddamento e mal di gola è generalmente dovuta a un’infezione delle alte vie respiratorie. Nei primi giorni, la tosse tende a essere secca e stizzosa e molto fastidiosa, nei giorni a seguire può diventare più catarrale con espulsione di muco. La durata è variabile da alcuni giorni fino a 3 settimane.
La tosse è un sintomo, ma bisogna valorizzare eventuali altri segni associati.
Guardare sempre come sta il bambino nell’insieme e non focalizzarsi solo sull’aspetto della tosse!
Quando è necessario portare il mio bambino dal pediatra?
- Se presenta difficoltà respiratoria: respira veloce come avesse il fiatone
- Se respira con fischi e sibili
- Se è prostrato ed ha difficoltà a bere ed alimentarsi
- Se è piccolo, sotto i 6 mesi di vita
- Se si accompagna e febbre che dura da ormai qualche giorno
- Se protratta da 4 settimane
- Se c’è una storia compatibile con inalazione di un corpo estraneo (cibo o qualche piccolo oggetto)
I rimedi per alleviare la tosse in caso virosi delle alte vie aeree:
- Bere molto (soprattutto in caso di tosse grassa): introdurre tanti liquidi, specialmente caldi, aiuta catarro e secrezioni a sciogliersi più rapidamente e ha un effetto emolliente sulla gola irritata.
- Aerare gli ambienti per garantire sempre aria pulita e “nuova” in casa.
- Umidificare l’aria della stanza, attraverso l’utilizzo di un umidificatore (a caldo o a freddo) oppure anche semplicemente appoggiando una ciotola con acqua sui termosifoni.
- Far dormire il bimbo con la testa rialzata di circa 30°/45° per aiutare le vie respiratorie a rimanere libere, basta anche un cuscino in più sotto la testolina.
- Lavaggi nasali con soluzione fisiologica: ripeteteli spesso, anche 5/6 volte al giorno, sono davvero efficaci per ammorbidire le secrezioni e sciogliere il catarro, soprattuto per i più piccoli che ancora non sanno soffiarsi il naso.
- Una tazza di latte e miele: un classico rimedio della nonna. Attenzione però ai bambini di età inferiore ai 12 mesi a cui il miele non va dato.
La tosse nei bambini è un disturbo frequente che li accompagna spesso nella stagione invernale. Ci vuole tanta pazienza!
Per un consulto o per prendere appuntamento contattaci
COLPOSCOPIA

COS’E’ E QUANDO VIENE FATTA?
Ce ne parla la dottoressa Maria Isabella Sereni, ginecologa.
I Papilloma virus umani sono virus a doppia elica di DNA che hanno come bersaglio principale la cute e le mucose anogenitali e orofaringee. Sono virus molto comuni nella popolazione umana mondiale. Degli oltre 150 tipi, identificati numericamente, 14 sono definiti ad alto rischio e collegati all’insorgenza di tumori in vari distretti corporei: cervice uterina, vulva, vagina, ano, pene, testa-collo.
La principale via di trasmissione è rappresentata da quella sessuale, tanto che fino all’80% delle donne sessualmente attive si stima vengano in contatto con il virus almeno una volta nella loro vita, e di queste circa il 50% con un genotipo ad alto rischio.
A livello mondiale il carcinoma della cervice uterina rappresenta il secondo tumore più frequente nelle donne. Il tumore del collo dell’utero si può prevenire nel 99% attraverso lo screening e il vaccino.
Presso la nostra struttura è possibile eseguire lo screening di tutte le lesioni della cervice uterina grazie all’esecuzione del pap test del HPV test e della colposcopia.
La colposcopia è un esame che consiste nel guardare il collo dell’utero con uno strumento ottico, chiamato colposcopio, che ne permette un ingrandimento da 6 a 40 volte.
Ai fini dell’esecuzione dell’esame colposcopico è necessario:
- Evitare rapporti sessuali e uso di creme, ovuli, lavande o tamponi vaginali nelle 48 ore precedenti all’esame
- Portare con sé il giorno dell’esame l’esito degli ultimi Pap test eseguiti e l’esito di eventuali precedenti Colposcopie
- Comunicare al medico ginecologo esecutore, l’assunzione di farmaci (soprattutto antiaggreganti e anticoagulanti) o eventuali reazioni allergiche (allergia allo iodio, ai mezzi di contrasto o agli anestetici locali)
- L’esame non può essere effettuato nel periodo mestruale o se presenti perdite ematiche abbondanti o una forte infiammazione vulvo vaginale
- Comunicare allo specialista ginecologo esecutore un’eventuale gravidanza, nonostante l’esame possa essere eseguito in modo sicuro.
Abbiamo fatto alcune domande alla Dott.ssa Maria Isabella Sereni
Medico specialista in ginecologia e ostetricia (Deputy Clinical Lead in Colposcopy presso il John Radcliffe Hospital di Oxford). La Dott.ssa Sereni é particolarmente esperta in colposcopia e prevenzione dei tumori ginecologici, in particolare del tumore del collo dell’utero, oltre ad essere un’esperta ecografista.
1. Cos’è la colposcopia?
La colposcopia è un esame di secondo livello che serve ad identificare le lesioni pre-tumorali a livello della cervice uterina (CIN).
2. Come viene effettuata la colposcopia diagnostica?
L’esame prevede l’utilizzo dello speculum per visionare il collo dell’utero; il ginecologo poi applica delle soluzioni (una a base di acido acetico e una a base di iodio) per evidenziare le cellule alterate sotto visione colposcopica (cioe’ con l’utilizzo di un microscopio). Se si evidenzia un’anomalia, si procede ad una biopsia per la diagnosi istologica.
3. Quando viene effettuata la colposcopia?
La colposcopia viene consiglia in caso di pap test (cervical smear) alterato/anomalo.
4. Che infezioni si vedono con la colposcopia?
La colposcopia è in grado di evidenziare i segni di infezione da HPV ad alto rischio.
5. E’ un esame doloroso? Quali sono i rischi?
Non è un esame particolarmente lungo o doloroso e il fastidio maggiore è dato dall’uso dello speculum, pertanto ha lo stesso livello di fastidio del Pap test. Nel caso in cui si debba eseguire una biopsia, si possono avvertire dolori simili ai crampi mestruali, di solito di breve durata. Non vi sono rischi particolari ed è possibile eseguirla anche in gravidanza. Occasionalmente alcune pazienti possono andare incontro ad una reazione caso-vagale, in seguito alla stimolazione o manipolazione della cervice uterina, ma si tratta di un malessere di breve durata.
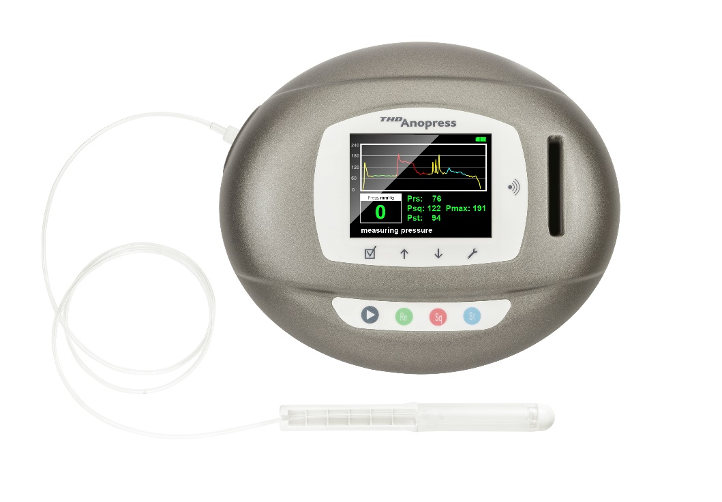
A cura del Dott. Alex Leo, chirurgo colon-retto a Dottore London
Se hai necessità di una manometria anorettale, il Dr Alex Leo a Dottore London offre una nuova ed innovativa tecnologia capace di elaborare i dati in modo rapido ed affidabile. Il nuovo strumento manometrico Anopress può essere usato come strumento diagnostico in pazienti che soffrono di incontinenza fecale, costipazione e altre patologie benigne colo-rettali. Questa nuovissima tecnologia ci permette di lavorare con tempi ridotti rientrando nei 5 minuti, un grande vantaggio se comparato ai 30 minuti della tecnologia più tradizionale. I tempi di durata ridotti combinati con delle sonde più ergonomiche ci permettono di eseguire la manometria anorettale causando solo un minimo fastidio al paziente.
Che cos’è?
La manometria anorettale è un test specifico che si utilizza per fare una diagnosi accurata di problemi relativi a patologie funzionali degli sfinteri anali e delle malattie del pavimento pelvico. Quest’esame può risultare utile per la diagnosi di molti patologie anorettali come l’incontinenza fecale, la costipazione e la sindrome da defecazione ostruita (ODS), dolore anale e incoordinazione del pavimento pelvico.
Cosa coinvolge?
La preparazione è molto simile a quella di una prima consulenza proctologica. Il test viene eseguito in ambulatorio. Il paziente viene istruito su comandi come “stringere”, “tossire” o “spingere”. Prima di iniziare il test, al paziente viene chiesto di sdraiarsi sul lato sinistro in un lettino ambulatoriale. Il medico inserisce poi una sonda lubrificata nel canale anale per alcuni centimetri (meno di 10 cm) ed esegue il test ricavando tutti i risultati necessari. Il test richiede approssimativamente 5 minuti e non causa più di un minimo fastidio.
Ci sono preparazioni per il test?
I pazienti non necessitano di nessun lassativo o preparazioni in genere. Tutti i pazienti possono continuare a prendere la loro regolare terapia medica e non vi è necessità né di digiuno né di altri sforzi che rientrino fuori dalla propria routine. Il paziente non ha necessità di essere accompagnato in quanto il test non è invasivo e nessun medicinale viene somministrato il giorno della procedura.
Qual è il razionale?
La manometria anorettale ci permette di studiare la funzione sfinteriale. Questa viene registrata durante l’esecuzione del test a riposo e durante manovre quali “stringere” o “spingere”. In questo modo il medico può leggere qualunque tipo di anormalità direttamente sullo schermo identificando quindi qualunque tipo di anomalia che può essere correlata ad incontinenza o ad inabilità dei muscoli del pavimento pelvico di contrarsi o funzionare in modo corretto.
Perché questo test è innovativo?
Il Dr Alex Leo a Dottore London utilizza una strumentazione nuova e moderna: THD® Anopress. Questa tecnologia ha diversi vantaggi se comparata alla manometria più tradizionale. Innanzitutto questa nuova tecnologia consiste di una sonda che può essere connessa a un piccolo strumento portatile che misura il cambiamento delle pressioni sfinteriche in tempo reale cosicché il paziente può ricevere i risultati del test al momento del test diagnostico. Se paragonato alla manometria più tradizionale che usa sonde che necessitano di essere inserite nel retto, l’Anopress ha il grande vantaggio di usare sonde più piccole ed ergonomiche che vengono inserite solo nell’ano e per non più di 10 cm senza raggiungere il retto. Questo test diagnostico non dura più di cinque minuti e combinando questi vantaggi si riduce il discomfort del paziente riducendo al minimo stress fisico e dolore.
A cura del Dott. Alex Leo, Chirurgo colon-retto a Dottore London
Che cos’è l’esame proctologico?
Un esame proctologico è un test diagnostico essenziale se si hanno sintomi intestinali e / o ano-rettali. Include un’attenta e completa ispezione dell’area ano-rettale e, se ritenuto appropriato, un esame rettale digitale. Nella maggior parte dei casi, per completare l’esame viene aggiunta una proctoscopia o una sigmoidoscopia rigida.
Chi dovrebbe sottoporsi a questo esame?
Numerosi problemi anorettali possono essere facilmente diagnosticati semplicemente mediante un’attenta ispezione dell’area perianale. Chiunque soffra di sanguinamento dal canale anale, emorroidi o ragadi anali, fistole anali, ascessi perianali, cisti pilonidale, incontinenza o costipazione dovrebbe consultare uno specialista e fare questo esame il prima possibile.
Proctoscopia e sigmoidoscopia rigida: cosa sono?
Questi due test vengono utilizzati per diagnosticare varie malattie o condizioni ano-rettali e sono spesso inclusi in una valutazione proctologica. In questo modo il medico è capace di ottenere una più accurata diagnosi evitando mancate valutazioni. Per eseguire tali esami si usa un rettoscopio e il Dr Leo utilizza strumenti di ultima generazione che offrono il miglior trattamento possibile ai pazienti. I più recenti proctoscopi infatti sono strumenti lisci ed ergonomici in grado di ridurre al minimo il disagio del paziente.
Proctoscopia e sigmoidoscopia rigida: cosa comportano?
A seconda dei sintomi del paziente, si decide quale dei due dispositivi utilizzare. Questa parte dell’esame è essenziale in quanto può aiutare a diagnosticare malattie come emorroidi, polipi, tumori distali dell’anoretto. I proctoscopi sono sempre accuratamente lubrificati prima del loro utilizzo e di conseguenza inseriti nell’ano fino al retto inferiore. Una volta che la profondità necessaria è raggiunta, i proctoscopi possono essere spostati con leggeri movimenti circolari per avere una visione completa del canale anale. A volte può essere eseguita una piccola biopsia (rimozione di un piccolo pezzo di tessuto).
Perché lo chiamiamo avanzato?
Con il termine avanzato si intende un esame completo comprensivo di esame rettale digitale e proctoscopia/sigmoidoscopia. Dr Alex Leo è un chirurgo colon-retto che lavora anche al St Mark’s Hospital, un centro di terzo livello nel Regno Unito e uno dei più riconosciuti a livello internazionale nel trattamento di pazienti con sintomi intestinali. Proponendo un esame proctologico avanzato, offriamo il miglior servizio possibile al paziente cercando di evitare possibili mancate diagnosi.
“Si perde di più non guardando che non sapendo” Thomas McRae (1870 – 1935).

A cura del Dott. Fabio Castiglione, Andrologo e Urologo
Se soffri di Disfunzione erettile (ED), non sei solo: la ED è una condizione che colpisce milioni di uomini in tutto il mondo. La buona notizia è che oggi sono disponibili opzioni di trattamento efficaci che ti possono aiutare. Molti casi di impotenza sono causati da problemi vascolari (vasi sanguigni). La terapia con onde d’urto extracorporee è un metodo innovativo e soprattutto non invasivo per il trattamento dell’impotenza. È indolore e molti pazienti riferiscono un notevole miglioramento della loro capacità di raggiungere un’erezione entro poche settimane.
Le normali terapie per l’impotenza come il Viagra o l’iniezione nel pene, trattano la disfunzione erettile come un sintomo non curando le cause sottostanti. Come il paracetaomolo per le infezioni, riduce la febbre ma non colpisce i batteri causa dell’infezione.
Questi trattamenti consentono di ottenere erezioni su richiesta prima e durante il rapporto sessuale, ma NON ripristinano la normale funzione erettile e NON riducono la fibrosi del pene responsabile dell’impotenza.
Terapia ad onde d’urto per ED: come funziona?
Le onde d’urto sono onde sonore non udibili ad alta energia. Quando vengono applicate al pene, le onde d’urto causano lievi danni al tessuto del pene. Durante il processo di guarigione, si formano nuovi vasi sanguigni che aumentano il flusso sanguigno al pene. Ciò può comportare una migliore capacità di ottenere e mantenere un’erezione.
La terapia con viagra e le iniezioni peniene sono terapie sintomatiche per l’impotenza; curano il sintomo senza alterare la disfunzione erettile, che persiste inalterata quando cessa l’effetto del farmaco. La terapia con onde d’urto a bassa intensità mira invece a ridurre la fibrosi del pene e stimolare la rigenerazione del tessuto del pene che può così recuperare la sua efficienza funzionale.
Posso essere curato?
In teoria, il trattamento con onde d’urto può aiutare tutti i pazienti con disfunzione erettile e persino migliorare l’erezione negli uomini che non hanno alcun problema, tanto da poter essere utilizzato come prevenzione della impotenza stessa. Una valutazione diagnostica completa è importante prima di procedere con il trattamento per determinare il protocollo terapeutico ottimale.
Quali sono i benefici attesi?
La terapia con onde d’urto può giovare alla maggior parte degli uomini che soffrono di impotenza.
Esiste un numero crescente di prove scientifiche che la terapia con onde d’urto per l’impotenza può aiutare i seguenti tipi di pazienti:
I pazienti con impotenza da lieve a moderata che rispondono bene agli inibitori della PDE-5 (come il viagra) potrebbero essere in grado di riguadagnare le loro erezioni naturali e non avere più bisogno o ridurre la loro dipendenza dai farmaci.
I pazienti con impotenza da moderata a grave che non rispondono ai farmaci PDE-5 e si affidano a iniezioni o altri trattamenti topici possono diventare più responsivi ai farmaci orali (viagra) dopo la terapia con onde d’urto.
La terapia con onde d’urto nella maggior parte dei casi migliorerà i risultati di altre modalità di trattamento.
Come funziona la sessione Shockwave?
La terapia con onde d’urto migliora le erezioni naturali e puo’ ridurre l’impotenza e presenta i seguenti vantaggi:
- Trattamento non invasivo della durata di 20 minuti: entra ed esci entro 30 minuti
- Nessun farmaco richiesto
- Meno complicazioni rispetto ad altre modalità di trattamento
- Durante la sessione di trattamento, un applicatore medico, che eroga onde d’urto a bassa intensità, viene applicato all’area genitale.
- Ogni seduta viene eseguita dal nostro esperto e certificato Andrologo, il Dott. Fabio Castiglione, presso la clinica Dottore London, con poco o nessun dolore e disagio.
Raccomandiamo un minimo di 6 sessioni (1-3 sessioni a settimana) e fino a 12 sessioni di onde d’urto per i casi di ED più gravi.
Per ulteriori informazioni consultare https://www.dottorelondon.com/it/service/andrologi-urologi/

A cura della dott.ssa Silvia Riva
Che cos’è la pandemic fatigue?
La pandemic fatigue (o stress da pandemia) può essere descritta come una condizione di stanchezza mentale nel seguire con perseveranza e attenzione tutti i comportamenti di prevenzione al contagio (e.s. il lavaggio delle mani, il distanziamento sociale, l’uso e il cambio della mascherina) e nell’accettare i divieti sociali prescritti dai nostri governi (e.s. non uscire di casa se non strettamente necessario).
Chi ha descritto la pandemic fatigue?
Si tratta di una condizione segnalata dall’Organizzazione Mondiale della Sanità (OMS) che si è riscontrata in tutti i Paesi del mondo sia tra le persone che hanno avuto l’esperienza diretta del contagio e sia tra quelli che non sono stati contagiati personalmente.
Perché non è da sottovalutare?
Perché si tratta di una condizione che crea un forte stress. L’uomo, al pari degli altri esseri animali, è pronto per natura a reagire al pericolo (ovvero a una situazione stressante). Tuttavia, quando lo stress diventa prolungato, il meccanismo si inceppa con conseguenze sui processi fisici e mentali. A livello fisico, lo stress prolungato può compromettere il nostro sistema immunitario rendendoci più vulnerabili a patologie e infezioni. A livello mentale, lo stress ci rende demotivati e con una percezione di noi stessi come meno capaci di far fronte a un evento negativo.
Quali sono i rischi nella vita di tutti i giorni?
Questo forte stress rischia di alterare la percezione della pandemia come una situazione del tutto imprevedibile e senza fine. Una percezione di questo tipo potrebbe rendere molto più difficile gestire i flussi delle persone durante i lockdown, implementare misure di prevenzione e comunicare le informazioni sulla salute (e.s. l’importanza di avere un sistema di tracciamento come risorsa per i cittadini oppure l’importanza di vaccinarsi).
Chi sono le persone più esposte?
Siamo tutti esposti alla pandemic fatigue in modo trasversale. Questo stress è purtroppo sostenuto anche dall’attuale situazione sociale nella quale si sono combinate insieme emergenza sanitaria con emergenza economica: problemi lavorativi, incertezza, smart working, aumento di povertà, difficoltà famigliari.
Inoltre, giornali e social media spesso non aiutano. Sono abituati a veicolare una quantità molto elevata di informazioni sulla pandemia, non sempre con coerenza, precisione e logicità. Un’informazione non precisa o non coerente ci rende più affaticati a livello mentale.
Che cosa possiamo fare come cittadini?
Come sottolineato dalla stessa OMS è fondamentale che le persone si percepiscano come parte attiva del processo per sconfiggere la pandemia. Qualche esempio?
- Attuare i comportamenti di igiene e prevenzione con sistematicità, come parte della nostra routine
- valorizzare gli aspetti funzionali dello smart working
- programmare con più consapevolezza la necessità delle nostre uscite da casa
- affidarsi a fonti di informazioni ufficiali e alla lettura dei lavori scientifici
- bilanciare con ragionevolezza i pro e i contro di affrontare un viaggio
Che cosa può fare la ricerca scientifica?
Alla St Mary’s University di Londra dove lavoro come Professore associato (Senior lecturer) insieme al mio ruolo come psicologa e psicoterapeuta a DottoreLondon, stiamo cercando di comprendere l’impatto dell’infezione a livello psicologico e, tra i diversi obiettivi, abbiamo anche quello di esplorare tale condizione. Il progetto (Unravelling Data for Rapid Evidence-Based Response to COVID-19, unCoVer, Grant ID:101016216) vuole identificare dei profili di rischio all’esposizione combinando dati medici con quelli sociali, psicologici, economici e territoriali in 29 Paesi.
Test Allergologici- Prick test
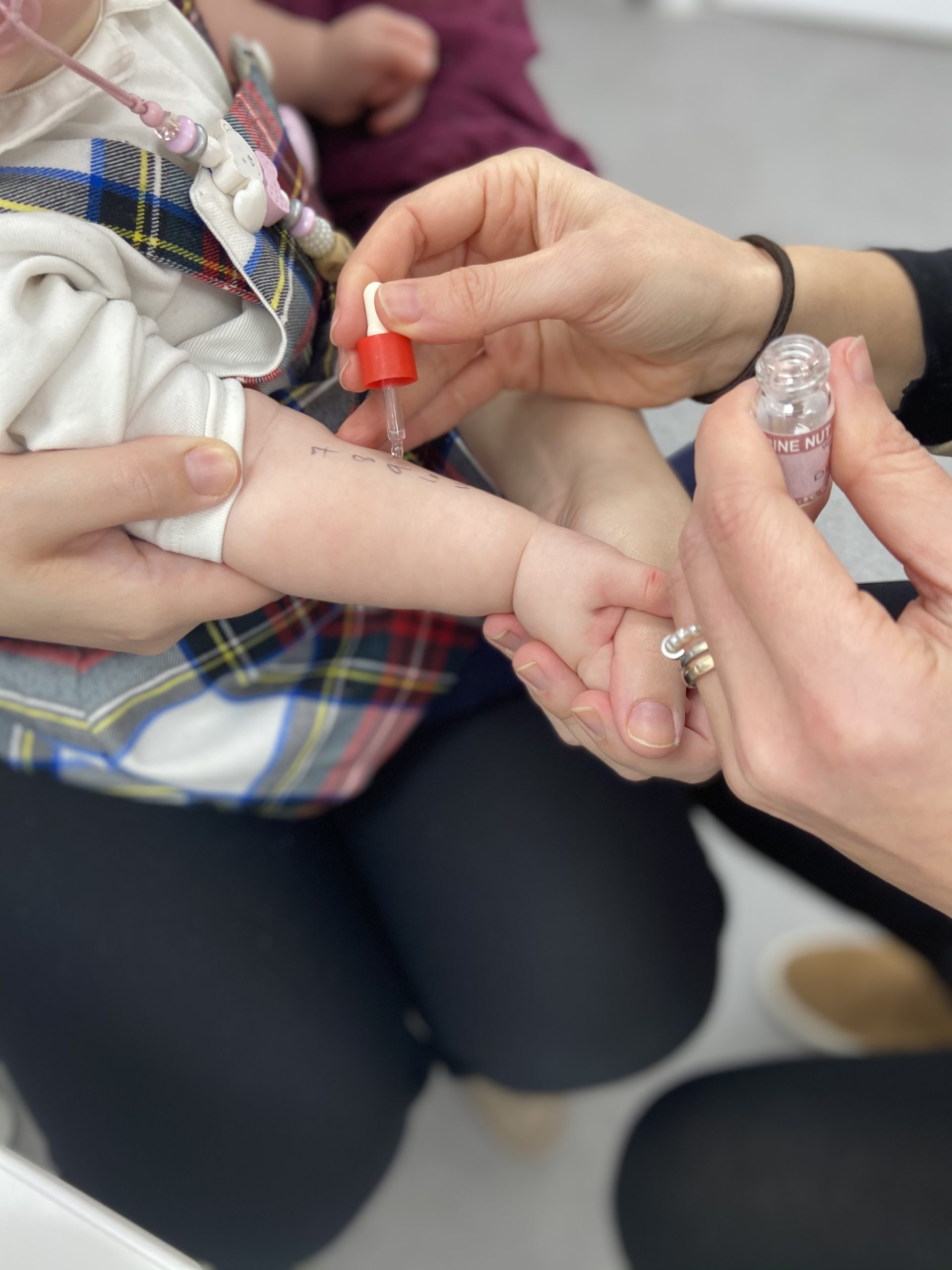
Dottore London offre ai propri pazienti, adulti e bambini, la possibilità di sottoporsi alle prove allergiche. In particolare al Prick test.
Il Prick test è l’esame allergologico più comune per individuare la presenza di allergie alimentari e respiratorie. Viene solitamente prescritto per identificare allergie verso allergeni presenti in varie fonti quali ad esempio:
- pollini
- muffe
- peli di animali
- acari della polvere
- alimenti
- lattice
- veleno di insetti
Il Prick test è un esame rapido e indolore, può essere effettuato sia su persone adulte, sia su bambini. Il test serve a mettere in evidenza la presenza di anticorpi IgE responsabili delle manifestazioni dell’allergia.
La prova consiste nell’applicazione di una goccia di ciascuna sostanza sensibilizzante (allergene) sulla pelle dell’avambraccio; la cute, poi, viene punta leggermente con una lancetta sterile in corrispondenza di ciascuna goccia, per consentire ai componenti dell’allergene di venire a contatto con gli strati superficiali della pelle (epidermide).
Nella maggior parte dei casi l’istamina provoca una reazione cutanea, se questa non si verifica il test potrebbe non rivelare la presenza di una effettiva allergia.
Dopo circa 15 minuti di attesa, la cute viene esaminata per valutare la reazione agli allergeni che si manifesta attraverso la comparsa di rigonfiamenti (pomfi) che provocano prurito, contornati da un alone arrossato (eritema), molto simili a quelli provocati dalla puntura di una zanzara.
Per maggiori informazioni o per prenotare il test scriveteci a info@dottorelondon.com

A cura del Dott. Fabio Castiglione
Torna Movember, il mese degli uomini dedicato all’importanza della prevenzione contro il rischio di tumore della prostata.
In occasione di questo evento affrontiamo un argomento molto importante, Il tumore alla Prostata . Il tema è dibattuto, parlarne è sempre utile. Anche e soprattutto per ribadire l’importanza delle prevenzione e dello screening del tumore alla prostata .
Dottore London ogni anno sposa la causa di Movember offrendo ai suoi pazienti un checkup prostatico con Il Dr. Fabio Castiglione Urologo a un costo agevolato per il mese di Novembre.
Cosa è la prostata ?
Grande quanto una castagna, la prostata fa parte dell’apparato riproduttore maschile ed è situata sotto la vescica, di fronte al retto, e circonda l’uretra, il canale attraverso il quale l’urina arriva fino all’esterno. La prostata, assieme alle vescicole seminali, ha il compito di generare il fluido spermatico, che fuoriesce durante l’eiaculazione assieme agli spermatozoi prodotti dai testicoli.
Il tumore della prostata
Il tumore della prostata è molto comune: in UK e in italia occupa il primo posto nella classifica dei tumori più comuni tra gli uomini (il 18% di tutti i tumori maschili) e il 4 posto nella popolazione generale (9% di tutti i tumori), con poco meno di 35.000 nuovi casi ogni anno!!!.
Il cancro della prostata presentarsi come:
tumore della prostata localizzato, è un tumore di tipo maligno che alla diagnosi è confinato alla prostata;
cancro della prostata avanzato, è un tumore di tipo maligno che si diffonde in altre sedi (linfonodi, ossa) dando metastasi;
Le cause del tumore della prostata non sono del tutto note, ma sono stati identificati alcuni fattori che possono aumentare il rischio di sviluppare la malattia.
Tra questi ce ne sono alcuni non modificabili:
- familiarità – un parente di primo grado (padre, fratello) con un tumore rappresenta un fattore di rischio, specialmente se la malattia è insorta in giovane età
- origine etnica e geografica – più a rischio gli afro-americani e gli uomini che vivono in Nord America, Europa nord-occidentale e Australia
- età avanzata – il tumore è più comune dopo i 50 anni
- fattori genetici
E altri modificabili:
- fumo di sigaretta – i forti fumatori hanno un rischio doppio rispetto ai non fumatori
- sovrappeso e obesità – i chili di troppo aumentano la mortalità legata al tumore
Segni e sintomi
Anche se nelle sue fasi iniziali il tumore alla prostata può essere del tutto asintomatico, è opportuno rivolgersi al medico in presenza di sintomi come:
- dolore alla parte bassa della schiena
- perdita di appetito o di peso
- dolore nell’area pelvica
- bisogno frequente di urinare e problemi nel farlo (bruciore, presenza di sangue, dolore) dolore durante l’eiaculazione
Tali sintomi non sono necessariamente legati alla presenza di un cancro alla prostata e L’urologo sarà in grado di identificarne la causa e di proporre le soluzioni più adeguate.
Prevenzione del tumore alla prostata | Screening del tumore alla prostata
Per tenere alla larga il cancro alla prostata, la strategia si basa sulla correzione dei fattori di rischio modificabili, quali:
- dieta sana
- controllo del peso
- regolare attività fisica
Diagnosi
Il primo passo verso la diagnosi di cancro della prostata è la visita urologica. Lo specialista effettuerà l’esplorazione digitale rettale per verificare al tatto la presenza di eventuali noduli o anomalie della prostata.
Il secondo Step è rappresentato dall’esame del PSA. Cosa è Il PSA? Il PSA è una proteina normalmente presente sangue, prodotta esclusivamente dalla prostata. Per questo motivo, l’antigene prostatico specifico – PSA può essere usato come indicatore di malattie prostatiche. Il range del PSA normale va da 0 a 4 ng/ml. Questo non significa che chi ha il PSA sotto i 4 ng/ml non possa essere effetto dal tumore alla prostata!!! Bisogna sempre correlare il PSA all’età del paziente e alla esplorazione rettale!!!
In caso di sospetto di tumore alla prostata l’urologo potrà consigliare i seguenti esami di secondo livello.
Risonanza magnetica multiparametrica della prostata. Questo esame permette di mappare accuratamente tutta la prostata ed evidenziare eventuali aree sospette per tumore della prostata. Questa indagine può evitare di dover eseguire una biopsia o può aiutare ad eseguire la biopsia in maniera più accurata, aumentando la possibilità di effettuare una diagnosi precoce del cancro della prostata.
Biopsia prostatica Tranrettale o prenieale. In caso di lesioni sospette, è possibile effettuare la biopsia prostatica transerettale o perineale, prelevando piccoli campioni di tessuto da diverse aree della prostata, e arrivare alla diagnosi precisa.
Analizzando le cellule tumorali al microscopio, è possibile assegnare un grado di aggressività della malattia.
Per arrivare a definire lo stadio è necessario effettuare esami come la tomografia computerizzata (TC – TAC), risonanza magnetica, tomografia a emissione di positroni (PET) o scintigrafia ossea.
Trattamento del tumore della prostata
La scelta del trattamento del tumore alla prostata dipende da molteplici fattori, incluse le caratteristiche del paziente e della malattia.
Sorveglianza attiva: è una strategia che non prevede alcun trattamento chirurgico, radioterapico o chemioterapico, ma punta sul monitoraggio frequente del PSA (ogni 4 mesi), che rappresenta la prima spia di allarme di una eventuale progressione della malattia tumorale.
Chirurgia: la prostatectomia radicale consiste nell’asportazione completa di prostata, vescicole seminali ed eventualmente del tessuto circostante (linfonodi) e può essere eseguita secondo diverse modalità:
- robotica, mediante piccoli fori a livello dell’addome con l’ausilio di un robot
- open (a cielo aperto), con un’incisione effettuata sotto l’ombelico
Radioterapia: consiste nell’utilizzo di radiazioni per distruggere le cellule tumorali. La radioterapia può essere:
- la prima scelta di trattamento
- un aiuto dopo la chirurgia (trattamento adiuvante)Il trattamento può essere effettuato mediante raggi esterni, oppure mediante piccoli “semi” radioattivi posizionati nella prostata e che rilasciano radiazioni gradualmente e in modo continuo.
Disfunzione erettile dopo il trattamento del cancro della prostata
Dopo l’intervento chirurgico o la radioterapia possono presentarsi delle condizioni che possono modificare la qualità di vita come la disfunzione erettile o l’incontinenza urinaria. L’incontinenza difficilmente si protrae oltre l’anno e può migliorare grazie a esercizi specifici dei muscoli del pavimento pelvico che migliorano il controllo della vescica.
I problemi erettili, invece, possono risolversi nel giro di 6-18 mesi nel 25% dei casi o restare permanenti e quindi il paziente può necessitare di ausili farmacologici per avere un rapporto sessuale. Il dr. Fabio Castiglione Urologo italiano è un esperto europeo nel campo della riabilitazione sessuale dopo postectomia radicale e ha sviluppato un innovativo protocollo per la cura della disfunzione erettile post-prostatectomia di cui vi racconteremo presto nel prossimo articolo.
